Лимфостаз/лимфедема: что за болезнь, чем грозит, как лечится
Лимфостаз, он же лимфедема – это хроническое заболевание, во время которого лимфатическая жидкость копится неконтролируемо копится в организме. Накопление вызывает отек, а он приводит к изменениям кожи и тканей.
Отек, связанный с лимфостазом, может возникать в любом месте тела: на руках, ногах, лице, шее, груди, спине и даже во рту.
Полностью вылечить лимфостаз нельзя. Основная цель лечения – максимально снизить проявление симптомов и уменьшить способность болезни прогрессировать. Для этого используются массажи и лекарства.
Сам по себе болезнь не убивает, но это не делает прогноз по лимфостазу хорошим. Пораженная область распухает, вызывая у больного и окружающих не лучшие эмоции.
Кроме того, в 10% случаев у больных лимфостазом возникает страшное осложнение: специфичная раковая опухоль, лимфангиосаркома. Это крайне агрессивное и быстро развивающееся заболевание, пятилетняя выживаемость после которого составляет всего 10%. [1] Именно поэтому лечение лимфостаза и его профилактика так важны: от его наличия и эффективности зависит в том числе и то, разовьется ли эта саркома.
Причины возникновения лимфостаза
Лимфостаз делят на первичный и вторичный.
Первичный лимфостаз – наследственное или врожденное заболевание, вызывающее порок развития лимфатической системы. Самая распространенная причина – генетическая мутация.
Его делят на 3 категории:
1) врожденный, присутствующий при рождении или выявленный в течение двух лет после рождения;
2) ранний, возникающий в период полового созревания или в начале третьей декады;
3) поздний, начинающийся после 35 лет.
Вторичный лимфостаз возникает в результате инсульта, травмы или обструкции лимфатической системы.
В менее развитых странах главная причина вторичного лимфостаза – филяриатоз, вызванный инфекцией Wuchereria bancrofti.
В более развитых странах большинство случаев вторичного лимфостаза связано со онкологическими заболеваниями и их лечением. Операции, лучевая и химио- терапия затрагивают лимфатические узлы – и в ходе регенерации возникает отклонение. Чаще всего заболевание появляется после лечения рака молочной железы.
В целом лимфостаз сильно ассоциирован с полученными травмами и тяжелыми ожогами. Из болезней имеются явные ассоциации с гиперкератозом, папилломатозом лимфангиомой и лимфореей – при их наличии человека отправят провериться.
Симптомы лимфостаза и его диагностика
Главный признак лимфостаза – отек в конечностях, грудной клетке, тазу и паху. При этом отек напоминает нечто обыденное, и подозрения обычно возникают только если он не пропадает слишком долго.
Кроме этого, при лимфостазе характерны следующие признаки:
- ограничение подвижности сустава
- изменение цвета кожи
- боль и изменение степени чувствительности в пораженной части тела
- ощущение тяжести в конечностях
- сухости кожи и увеличению ее толщины
- изменение температуры, цвета и «твердости» кожи
Перечисленные симптомы в результате приводят к тому, что ключевым методом первичной диагностики лимфостаза становится визуальный осмотр вне онкологической клиники.
Кроме того, врач собирает данные о перенесенных операциях и инфекциях, наличии раковых заболеваний, сердечной и печеночной дисфункции в анамнезе. При подозрении также проводится семейный анамнез: врач оценивает, страдали ли другие члены семьи (обычно родители, бабушки и дедушки), отеками ступней, лодыжек и ног из-за«неизвестной причины».
На начальных стадиях заболевания кожа мягкая, а естественные ямки на ней четко видны. По мере прогрессирования симптомы ухудшаются: заболевания ямки перестают быть заметными, а кожа твердеет.
Также в первичной диагностике используют «положительный симптом Стеммера». Невозможность ущипнуть складку кожи у корня второго пальца стопы становится доводом в пользу версии с лимфостазом.
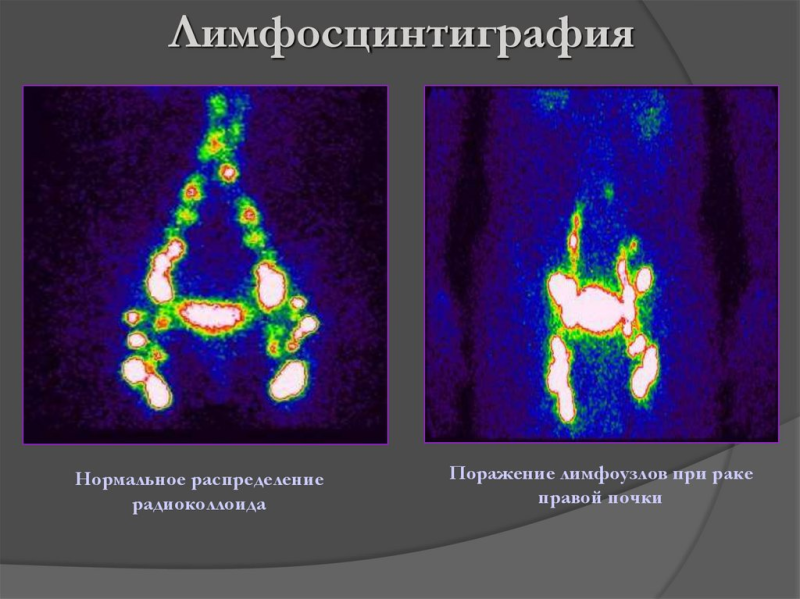
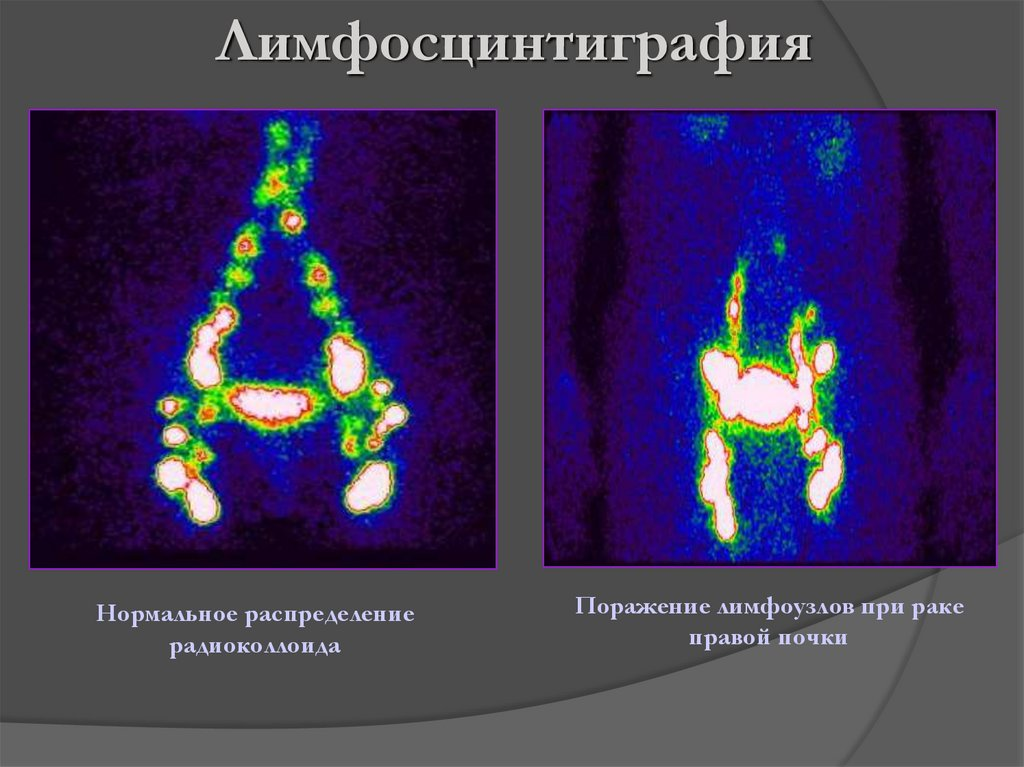
Основной метод для постановки точного диагноза лимфостаза – лимфосцинтиграфия.
Это процедура, при которой небольшое количество белка-красителя вводится в пространство между первым и вторым пальцами пораженной конечности: так красящее вещество попадает в лимфу. Главный признак болезни виден сразу – вещество скапливается вне лимфотока.
Лимфосцинтиграфию могут проводить как в клинике, так и вне ее.
Также для диагностики могут применить:
- трехмерную магнитно-резонансную томографию (МРТ),
- компьютерную томографию (КТ),
- ультразвуковое исследование (УЗИ),
- анализ биоэлектрического импеданса.
Эти методы полезны тем, что с их помощью по разным признакам можно исключить другие диагнозы, направить пациента к нужному специалисту и назначить правильное лечение. Также они могут точнее выявить изменения тканей и новообразований.
Как классифицируют лимфостаз
Для обоих видов лимфостаза классификация одинакова.
На самом простом уровне существует разделение по тяжести: если разница в объеме пораженной и здоровой конечности меньше 20%, лимфостаз считается легким, если больше – тяжелым.
Комитет экспертов ВОЗ и Международное общество лимфологов разработало упрощенную классификацию, в которой лимфедема разбивается на три стадии, которые мы для удобства обозначим как «этапы развития»:
- При 1 стадии лимфостаза отек оказывается преимущественно «ямочного» типа, обратимый в случае, если пациент долгое время проведет в положении «пораженной конечностью вверх».
- 2 этапом считается преимущественно безточечный отек, который таким методом уже не убрать.
3 этапом считается резкое увеличение объема отека. Отек при лимфостазе достигает такой степени, что на таком этапе болезнь называют «слоновой».
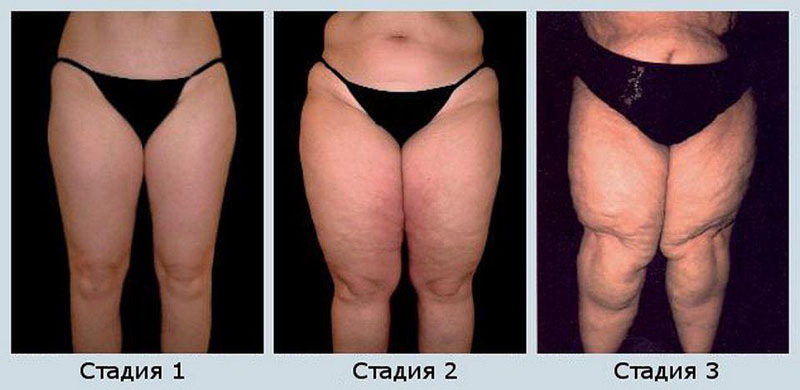
Точный диагноз ставится в рамках сложной классификация при помощи уточнения одной из восьми стадий лимфостаза:
- Стадия 0: лимфатические сосуды получили некоторое повреждение, которое себя не проявляет. Транспортная способность достаточна для количества удаляемой лимфы. Лимфедема отсутствует.
- Стадия 1: отек увеличивается в течение дня и исчезает в течение ночи, когда пациент лежит в постели. Обычно при пробуждении утром конечность или пораженный участок имеют нормальные или почти нормальные размеры. Лечение на данном этапе не обязательно.
- Стадия 2: при лимфостазе конечности уже на этой стадии отек не исчезает без надлежащего лечения. Ткань теперь имеет губчатую консистенцию. Фиброз, обнаруживаемый при лимфедеме стадии 2, приводит к затвердеванию кожи и увеличения размеров конечности.
- Стадия 3: отек необратим, и обычно конечность или пораженный участок становятся все больше. Ткань твердая (фиброзная), теряющая чувствительность.
- Стадия 4: размер и окружность пораженной конечности становятся заметно большими. На коже начинают появляться бугорки и припухлости.
- Стадия 5: пораженная конечность становится очень большой; у больных на этой стадии преобладает одна или несколько глубоких кожных складок.
- Стадия 6: Бугорки мелких продолговатых или мелких округлых размеров срастаются вместе, образуя мохообразные формы на конечности. Подвижность больного становится все более затрудненной.
- Стадия 7: человек не может самостоятельно выполнять повседневные действия – ходить, мыться, готовить пищу. Необходима помощь семьи и системы здравоохранения.
В разных клиниках могут использовать и эти классификации, и другие.
Способы и методы лечения лимфостаза
Терапии для излечения от лимфостаза не существует – только для профилактики. Чтобы остановить развитие болезни и максимально улучшить состояние пораженной области, в идеале нужно:
- улучшить деятельности лимфососудов
- привести отек к минимально возможному объему
- улучшить функциональность конечности.
В идеале для этого необходима комплексная терапия – и хорошая клиника должна предложить ее для лечения лимфостаза. Рассмотрим ее составляющие, характерные для любых стадий.
Ношение компрессионного трикотажа. Компрессионные чулки и рукава помогают бороться с отеками и улучшают работу лимфотока. Такая одежда – максимально простой способ борьбы с развитием заболевания. Ограничиваться ее ношением не рекомендуем, как и применять для профилактики лимфостаза.
Процедуры по лимфодренажному и аппаратному массажу. Легкий массаж при лимфостазе локально улучшает лимфоток, что не дает заболеванию развиваться.
Выполнение упражнений. Правильно выполняемая работа мышц стимулирует лимфоток – а сами мышцы используют для восстановления те белковые частицы, которые скапливаются в конечности. Выполнять упражнения лучше при наблюдении врача вашей клиники. Поддержание физической формы поможет и с профилактикой – и, в отличии от компрессионого белья, не нанесет вред.
Для средних и тяжелых стадий используются также:
Прием и введение медикаментов. Лекарствами лимфостаз не лечится, но они помогают купировать боль и уничтожать вторичные инфекции.
Лимфатиковенозные анастомозы. Микрохирургические процедуры помогают улучшить физиологический дренаж лимфатической жидкости у пациента и устранить необходимость в компрессионном белье у некоторых пациентов. Они дают лучшие результаты при меньшем повреждении лимфатической системы пациента и повышают эффективность массажей.
Белковая липэктомия с отсасыванием. С ней можно удалить твердые лимфатические тела и жировые отложения, которые снижают эффективность других методов лечения.
Удаление лимфостаза. На ранних стадиях его стараются не использовать: во время операции возможно только сильнее повредить лимфоток, что приведет к быстрому рецидиву и более глубоким проблемам. В случаях, когда лимфостаз зашел достаточно далеко, этого можно не опасаться.
Вне зависимости от стадии могут пригодиться услуги онкопсихолога: он поможет пациенту избавиться от негатива, связанного с изменениями, вызванными лимфедемой.
Источники:
[1] – https://pubmed.ncbi.nlm.nih.gov/29530502/
[2] – https://pubmed.ncbi.nlm.nih.gov/16605153/
[3] – https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1118110/
[4] – https://pubmed.ncbi.nlm.nih.gov/25241097/
[5] – https://pubmed.ncbi.nlm.nih.gov/10834903/
[6] – https://pubmed.ncbi.nlm.nih.gov/12411850/
[7] – https://pubmed.ncbi.nlm.nih.gov/1441569/
[8] – https://pubmed.ncbi.nlm.nih.gov/29980891/