Рак тонкой кишки: причины, симптомы, диагностика и лечение
Рак тонкой кишки (РТК) – это редкий тип рака. В среднем на него приходится 3–4% от всех онкопатологий желудочно-кишечного тракта.
В России он встречается реже 1 случая на 100 тыс. населения. В 2019 г. в России выявили 1 643 случая РТК, при этом 750 случаев среди мужчин и 893 случая среди женщин.
Смертность от РТК невысокая – ежегодно погибает около 1 200 больных: среди мужчин – 0,54 человека на 100 000 мужчин, среди женщин – 0,33 человека на 100 000 женщин.
В США болезнь тоже встречается редко – реже, чем в 1 из 10 случаев рака желудочно-кишечного тракта (ЖКТ) и менее 1 из 100 случаев рака в целом. В 2022 году врачи диагностировали:
- Примерно 11 790 типов рака тонкой кишки.
- Около 1 960 смертей от РТК.
РТК хорошо поддается лечению. При ранней диагностике он лечится более, чем в 90% случаев. А на 2 и 3 стадии пятилетняя выживаемость составляет 70% и 55% соответственно.
В статье разберем основные факторы, способствующие появлению рака тонкой кишки. Определим, каким образом предотвратить появление данного заболевания, а главное – узнаем, существуют ли эффективные современные методы лечения РТК.
Формы рака тонкой кишки
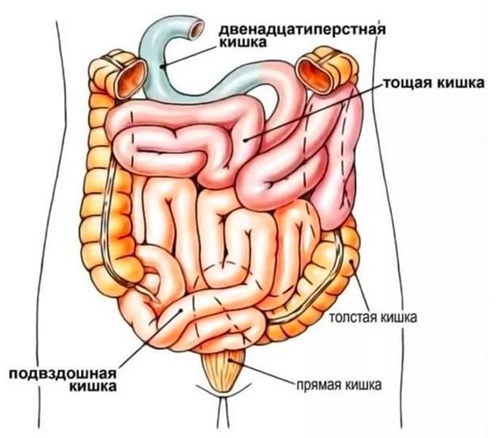
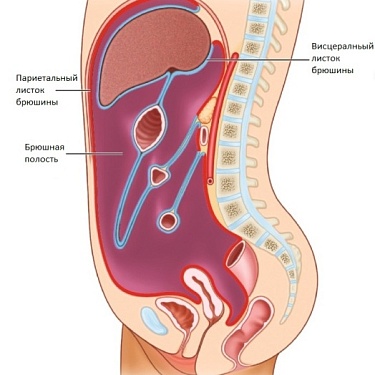
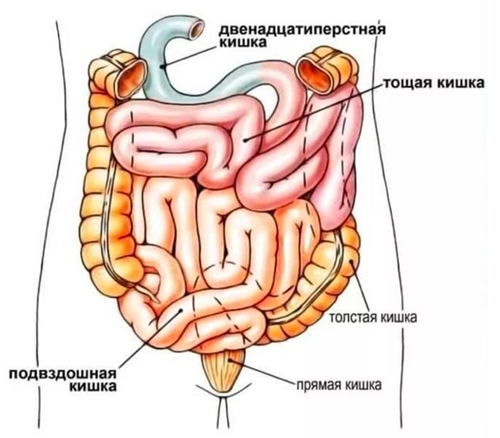
Тонкая кишка, истинное название которой – тонкий кишечник, представляет длинную трубку, по которой переваренная пища переносится между желудком и толстой кишкой. Тонкий кишечник состоит из 3-х отделов:
- Первый – 12-ти перстная кишка. Обычно она представляет форму подковы и состоит из 4-х частей: верхней, нисходящей, горизонтальной и восходящей. В нисходящей части есть два сосочка, через которые в кишечник поступает желчь из желчного пузыря и поджелудочной железы.
- Второй – тощая кишка. Она образует несколько петель и лежит в левой брюшной полости. Ее функция – проведение пищи и всасывание части питательных веществ.
- Третий – подвздошная кишка. Короче предыдущей, находится в правой брюшной полости и переходит в толстый кишечник.
Внутреннее строение тонкого кишечника одинаковое во всех отделах: слизистая оболочка → подслизистый слой → мышечная оболочка → серозная оболочка.
В слизистой оболочке есть ворсинки, которые продвигают пищевой комок дальше по ЖКТ. В каждой ворсинке есть кровеносные и лимфатические капилляры, которые всасывают часть веществ. А лимфатические капилляры также обезвреживают часть вредных веществ, которые попали в кишечник.
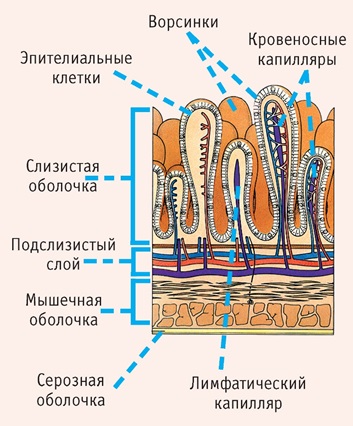
Функция тонкого кишечника – переваривать жиры, белки, углеводы и всасывать часть питательных веществ. Кроме того, кишечник выполняет механическую функцию – проталкивает пищевой комок в толстый кишечник. Еще одна важная функция – иммунная, которая помогает организму бороться с бактериями и вирусами, содержащимся в пищевом комке.
Классификация рака тонкой кишки
РТК классифицируют по двум параметрам:
- Особенностям роста злокачественного новообразования.
- Гистологической структуре опухоли.
Несколько классификаций помогают врачам определить, насколько агрессивна опухоль, куда она может распространится и какие ткани повредить.
В зависимости от особенностей роста выделяют:
- Эндофитную патологию, которая растет внутрь кишечника. Это сужает его просвет и развивается кишечная непроходимость.
- Экзофитную, которая растет из органа наружу. Это приводит к развитию перфораций – прорыву язв в брюшную полость. Потом возникают кишечные кровотечения и перитонит.
В зависимости от гистологической структуры патологии выделяют:
- Аденокарциному. Возникает из клеток и тканей, которые продуцируют слизь в кишечнике. Дает много метастазов.
- Саркому. Злокачественное новообразование из соединительной ткани. Это редкий вид опухолей в тонком кишечнике.
- Лимфому. Патология клеток иммунной системы. Обычно она возникает в лимфатических узлах. Но в тонкой кишке есть свои лимфатические клетки, в которых может появиться рак.
- Карциноидную опухоль. Начинаются со специальных клеток, которые вырабатывают гормоны в кишечнике.
Причины возникновения рака тонкой кишки
Конкретных причин, из-за которых возникает рак тонкой кишки, нет. Но есть ряд факторов и заболеваний, которые повышают риск возникновения патологии.
Болезнь Крона
Болезнь Крона – патология, при которой иммунная система атакует собственный желудочно-кишечный тракт (ЖКТ). Болезнь Крона может поражать любой отдел ЖКТ. При чем часто – подвздошную кишку тонкого кишечника.
Обычно это – аденокарцинома, которая проявляется диареей и болями в животе.
Целиакия
Иммунологическое заболевание, которое развивается по причине непереносимости глютена. Глютен – это клейковина и особый растительный белок, который в больших количествах содержится в злаковых продуктах.
Из-за глютена воспаляется слизистая оболочка, отмирают ворсинки и развивается мальабсорбция – питательные вещества начинают плохо всасываться. Симптомы целиакии – диарея и боли в животе. Если не лечить целиакию – повысится риск развития онкологии тонкого кишечника.

Неправильное питание
Неправильное питание – еще один фактор развития опухолей. Обычно обилие жирной, соленой, копченой пищи и красного мяса приводит к развитию рака.
В Onco.Rehab действует целое направление – онконутрициология. Онконутрициология – направление медицины, которое помогает в лечении и профилактике рака. Нутрициолог клиники Onco.Rehab составляет здоровый рацион питания, без вредных продуктов, которые негативно влияют на организм и снижают его сопротивляемость опухолям.
Подробнее об онконутрициологии читайте здесь.
Семейный аденоматозный полипоз
Это наследственное заболевание, при котором развиваются полипы в ЖКТ. Чаще они появляются в толстом кишечнике, но иногда в желудке и тонкой кишке. Со временем полипы могут малигнизироваться – превращаться в опухоли.
Обычно аденоматозный полипоз проявляется нарушениями обмена веществ с нарушением моторики кишечника и процессов всасывания.
Синдром Линча (наследственный неполипозный колоректальный рак или HNPCC)
Синдром Линча – наследственный рак толстого кишечника без полипоза (80%). Он развивается из-за дефектов в гене MLH1, MSH2, MSH6, PMS2 или EPCAM. Чаще возникает в молодом возрасте и приводит к раку толстого кишечника. Но при этом повышает риск появления злокачественных новообразований и в других органах: яичниках, матке, тонком кишечнике.
Синдром проявляется пигментными пятнами на коже по типу «кофе с молоком» и патологии сальных желез. Иногда возникает кератоакантома – доброкачественная опухоль кожи.
Синдром Пейтца-Егерса (СПД)
Это доброкачественное заболевание, которое развивается из-за дефекта в гене STK11. При синдроме в ЖКТ, дыхательных путях легких, носу и мочевом пузыре появляются полипы. Иногда у людей возникают пигментные пятна как веснушки на губах, внутренней стороне щек и других областях.
Кроме того, СПД увеличивает риск появления многих видов онкологии, например аденокарциномы тонкой кишки.
MUTYH-ассоциированный полипоз
Синдром вызван мутациями в гене MUTYH. Из-за него появляются полипы в толстом кишечника, а затем малигнизируются.
Иногда полипы появляются в тонком кишечнике и вызывают РТК. Кроме того, люди с этим синдромом могут заболеть раком кожи, яичников (у женщин) и мочевого пузыря.
Муковисцидоз
Муковисцидоз – наследственное заболевание желез внешней секреции, которое проявляется патологией со стороны желудочно-кишечного тракта и дыхательной системы. Из-за муковисцидоза возникает хроническое воспаление в легких и развивается недостаточность поджелудочной железы.
Из-за проблем с поджелудочной железой в организме человека не хватает ферментов, расщепляющих пищу. Это повышает риск возникновения целиакии, болезни Крона и разных видов злокачественных новообразований.
Возраст
Диагноз рак тонкой кишки чаще встречается у пожилых людей в возрасте от 60 до 70 лет.
Также на появление симптомов рака тонкой кишки влияет алкоголь и сигареты.
Стадии рака тонкой кишки
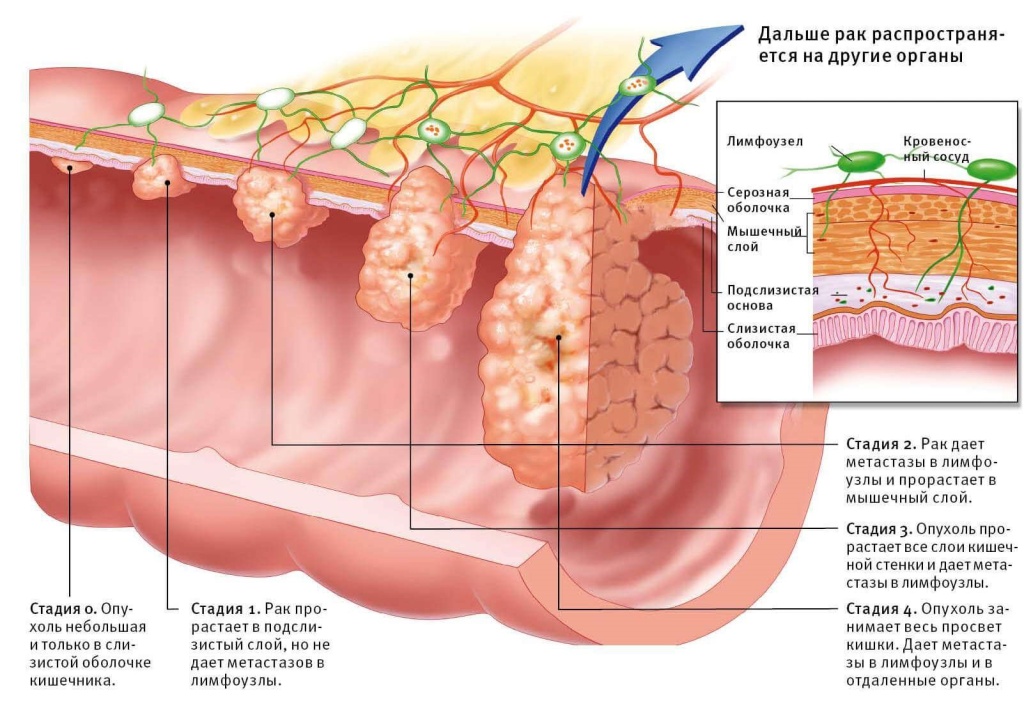
На первой стадии онкология находится только в эпителии (верхний слой клеток слизистой оболочки) и не прорастает в более глубокие ткани. Не распространяется на лимфатические узлы и не дает метастазы.
На второй стадии рак тонкой кишки прорастает в мышечную или серозную оболочку но не распространяется на лимфатические узлы и не дает метастазы.
На третьей стадии опухоль прорастает в любые слои стенки органа, распространяется на 1, 2 или 3 близлежащих лимфатических узла, но не на отдаленные части тела.
На четвертой стадии новообразование переходит на прилежащие органы и структуры, поражает любое количество близлежащих и отдаленных лимфатических узлов.
Симптомы рака тонкой кишки
Точных симптомов, которые указывают на онкологию, нет. Но есть несколько самых распространенных признаков, которые помогают в диагностике заболевания:
- Боли в животе.
- Тошнота и рвота.
- Потеря веса.
- Слабость и чувство усталости.
- Стул темного цвета из-за кровотечения в кишечнике.
- Низкое количество эритроцитов – анемия.
- Пожелтение кожи и глаз – желтуха.
- Повышение температуры.
Обычно диагноз РТК начинается с боли в области желудка. Она может быть судорожной и возникать только после приема пищи.
Затем опухоль увеличивается в размере и замедляет прохождение пищи по кишечнику. В определенный момент может развится кишечная непроходимость, когда орган полностью блокируется и через него не проходят пищевые комки. Это вызывает еще более сильные боли с тошнотой и рвотой.
Иногда к кишечной непроходимости добавляются язвы и перфорации. Из-за перфораций может развится внутреннее кровотечение и анемия (малокровие). К кишечным симптомам добавляются признаки анемии – бледность, слабость и утомляемость. Если кровотечение обширное и быстрое, стул может стать черным и смолистым из-за переваренной крови.
В редких случаях новообразование в двенадцатиперстной кишке приводит к желтухе. Она возникает, если патология блокирует желчные протоки и желчь застаивается в поджелудочной железе и желчном пузыре.
Перечисленные симптомы – не 100%-ный признак рака тонкой кишки. Но если у вас есть несколько признаков из статьи и состояние здоровья ухудшается – обязательно обратитесь к врачу.
Диагностика рака тонкой кишки
Сначала врач осматривает и выслушивает пациента. Если есть признаки рака тонкой кишки – назначает методы функциональной диагностики.
Анализ крови
В анализе крови специалисты проверяют количество форменных элементов – лейкоцитов, тромбоцитов и эритроцитов. Если у пациента есть онкология и внутреннее кровотечение – у него разовьется анемия. В анализе крови это проявляется низким содержанием эритроцитов и низким уровнем гемоглобина.
Рентгенологическое исследование
Перед исследованием пациент выпивает смесь сульфата бария, которая помогает очертить нормальные области в кишечнике и сделать их заметными. Сейчас для поиска опухоли в тонком кишечнике такой способ используют редко. Чаще рентген используют, чтобы найти метастазы, например, в легких.
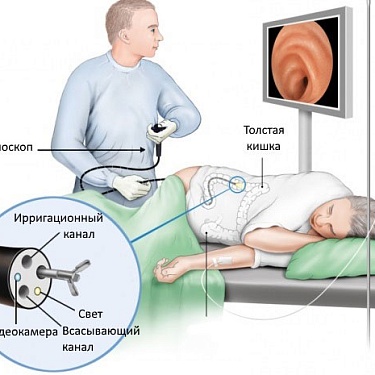
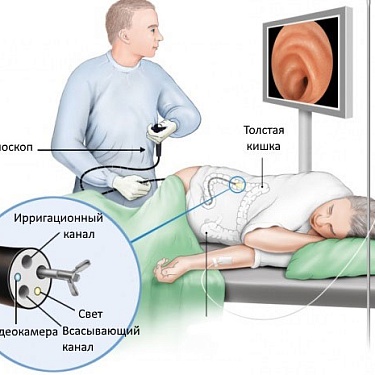
Эндоскопия
Самый частый способ диагностики. Для эндоскопии врач вводит в тело гибкую трубку с подсветкой (эндоскоп) с крошечной видеокамерой на конце. Через камеру он осматривает стенки кишечника и от сомнительных участков берет кусочки ткани для исследования – делает биопсию.
Компьютерная томография, МРТ
Эти методы часто используют не для диагностики рака, а для поиска его последствий. Например, проверяют наличие обструкций или перфораций.
Лечение рака тонкой кишки
Есть несколько видов лечения:
- Хирургическое – удаление области с патологией или части органа. Вид операции зависит от размера онкологии и ее стадии.
- Лучевая терапия – лечение рака тонкой кишки излучением, которое ослабляет и уничтожает раковые клетки. Обычно лучевую терапию применяют после операции, чтобы уничтожить оставшееся патологические образование.
- Химиотерапия – лечение рака тонкой кишки с помощью медикаментов, которые ослабляют и уничтожают опухолевые очаги. Обычно ее комбинируют с лучевой терапией и операцией.
- АЛФДТ – уникальная методика Onco.Rehab, которая основана на фотодинамической терапии. В ФДТ на рак действуют лазером с глубиной проникновения 6 мм (для уничтожения глубоко расположенной опухоли понадобятся дополнительные разрезы), а АЛФДТ уничтожает опухоли на глубине до нескольких см, при этом активизируя защитные механизмы организма на борьбу с раком.
Используемая литература
Статья на сайте Американского общества рака
Статья на сайте клиники Мэйо
Статья на сайте американского общества клинической онкологии
Статья на сайте клиники Кливленда