Глиома головного мозга: симптомы, стадии, диагностика и методы лечения
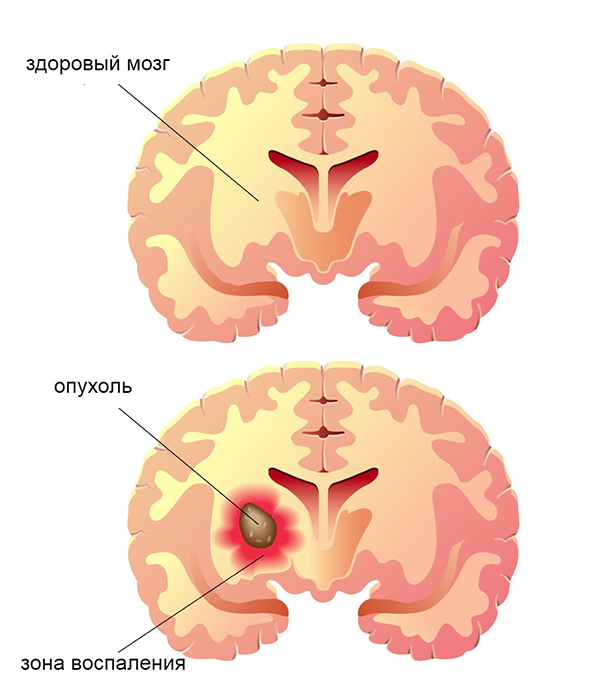
Глиома – опухоль головного и спинного мозга, которая образуется из нервных клеток – глии. Опухоль может прорастать в разные структуры головного мозга и нарушать нормальную жизнедеятельность организма.
В 2019 году Минздрав РФ рассказал, что глиома – наиболее часто встречающаяся мозговая опухоль у жителей России. Ее диагностируют у 10-13 человек на 100 тыс. населения. При этом 30% из всех случаев относятся к 3-4 стадии, т. е., наиболее злокачественной форме.
В США показатель ниже – там диагностируют глиому у 6-8 человек на 100 тыс. населения.
Далее в статье разберем основные факторы, которые способствуют возникновению глиомы. Расскажем о симптомах заболевания и принципах профилактики. Главное – узнаем, существуют ли эффективные методы лечения болезни.
Зачем глиальные клетки нужны в здоровом организме
В головном мозге есть несколько типов глиальных клеток: астроциты, олигодендроциты, эпендимальные и микроглиальные. При этом каждый тип выполняет свою функцию:
- Астроциты – сохраняют баланс химических веществ в органе.
- Олигодендроциты – образуют защитную белково-липидную оболочку, которую называют миелиновой.
- Эпендимальные – вырабатывают спинномозговую жидкость.
- Микроглиальные – создают контакты между нейронами и выполняют роль макрофагов – уничтожают чужеродные или вредные для организма вещества.
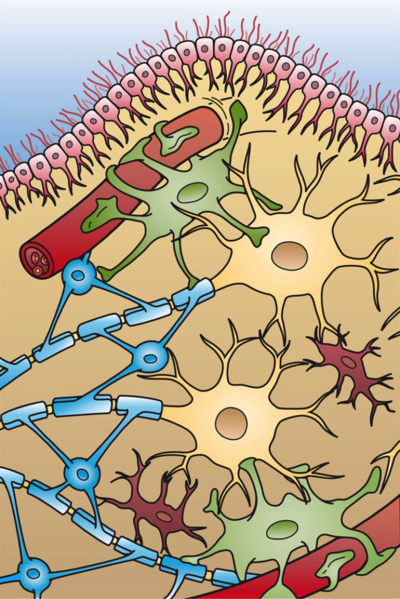
Глиальные клетки (глия) – самые распространенные в мозге. По сути, они создают среду для нормальной работы нейронов и нервной системы в целом. Обеспечивают структуры мозга оптимальной средой для функционирования и способствуют питанию нервных клеток.
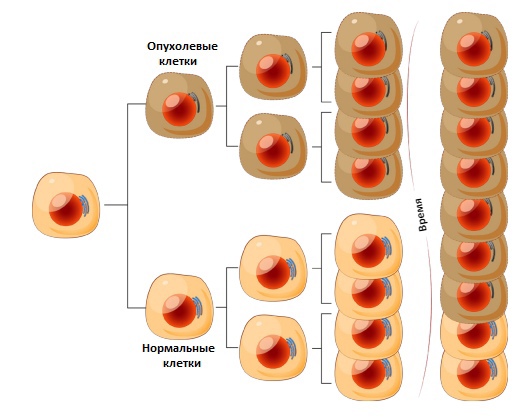
И когда в процессе деления, роста и развития глии возникают ошибки – развиваются опухоли. Их называют глиомами.
Классификация глиом
В зависимости от формы клеток, в которых развилась злокачественная глиома, выделяют:
- астроцитомы;
- олигодендроглиомы;
- эпендимомы;
- смешанные варианты.
Астроцитомы
Самый распространенный вид онкологии, встречается в 50% от всех случаев. При этом ее разделяют на несколько подвидов:
- Пилоидная астроцитома – I степень злокачественности.
- Диффузная астроцитома – II степень злокачественности.
- Анапластическая астроцитома – III степень злокачественности.
- Глиобластома – IV степень злокачественности.
- Глиосаркома – IV степень злокачественности.
Суть деления – в разных клетках и их формах, которые подвергаются опухолевому перерождению.
Олигодендроглиомы
Встречаются реже, в 10% случаев. Есть своя классификация и градация по злокачественности:
- Олигодендроглиома – II степень.
- Анапластическая олигодендроглиома – III степень.
Эпендимомы
Самые редкие формы, проявляются только в 7% случаев. По злокачественности подразделяются на:
- Миксопапиллярная эпендимома – I степень.
- Эпендимома – II степень.
- Анапластическая эпендимома – III степень.
Смешанные
Сюда входят различные виды все форм заболевания, которые мы перечислили выше.
Задача такой классификации – дать понять онкологам, где именно зародилась глиома мозга, предугадать ее дальнейшее распространение и назначить правильную терапию.
Стадии глиомы
Выше мы перечислили, к каким стадиям относятся различные формы глиомы головного мозга. Теперь расскажем подробнее, как врачи определяют конкретную стадию.
Для этого они проверяют наличие четырех признаков:
- Ядерной атипии – ядро крупное, круглое или овальное, занимает большую часть клетки.
- Фигур митозов – состояние клетки, когда она собирается делиться на две дочерних.
- Микропролиферации эндотелия – разрастание ткани, которая выстилает стенки сосудов.
- Областей некрозов – определенный участок ткани, на котором погибают клетки и развивается воспаление.
1 стадия глиомы
Опухолевые клетки похожи на нормальные. Глиома растет медленно, выживаемость пациентов высокая. Ни одного из четырех признаков нет.
2 стадия глиомы
Клетки глиомы отличаются от нормальных головного мозга. Такая опухоль растет медленно, иногда внедряется в окружающие ткани. Кроме того, она может возвращаться после терапии и быстро переходить в более агрессивную форму. Один признак патологии, обычно – ядерная атипия.
3 стадия глиомы
Клетки сильно отличаются от нормальных структур мозга и называются анапластическими. А сама болезнь – злокачественной глиомой головного мозга. Очаг быстро разрастается и увеличивается в размере. Два диагностических признака из трех, исключая области некроза.
4 стадия глиомы
Глиома головного мозга высокозлокачественная, очень быстро растет и распространяется по организму. Проявляется тремя или четырьмя признаками, но обязательно – наличием некроза.
Симптомы глиомы
Симптомы зависят от того, в какой части нервной системы расположен очаг и как быстро он растет. Чаще всего заболевание проявляется проблемами с памятью, головными болями, изменениями личности, судорогами, невнятной речью.
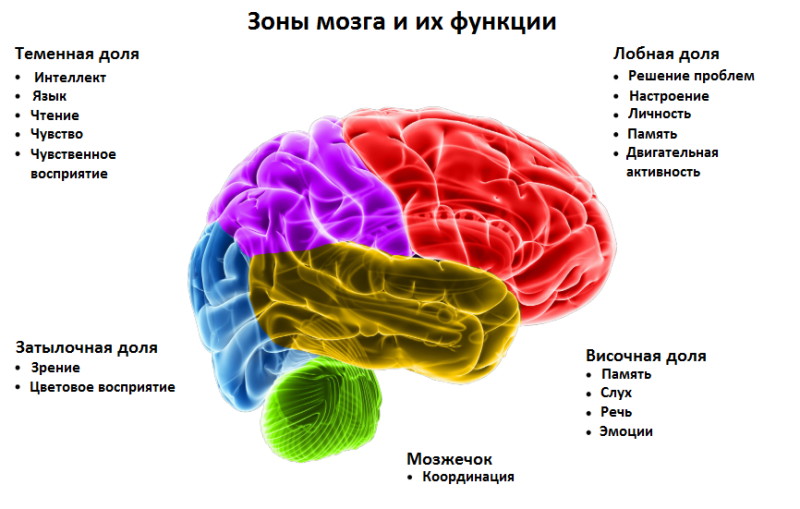
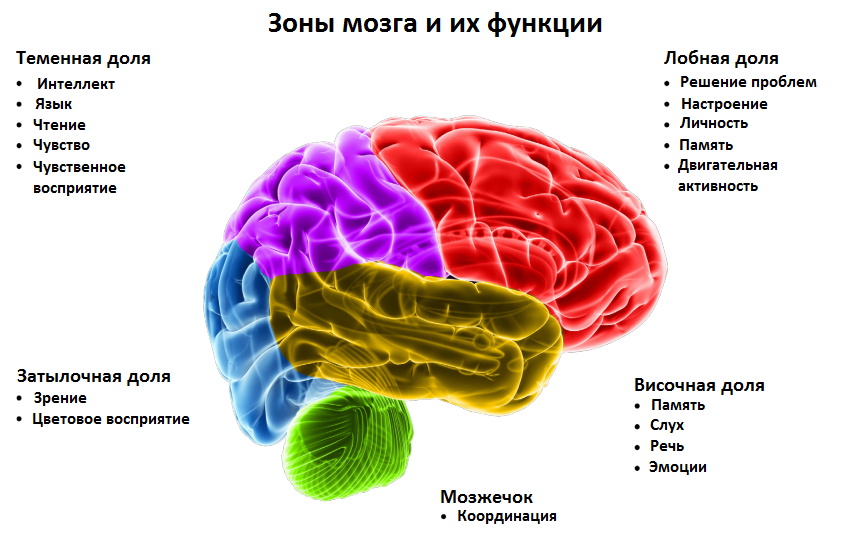
Дело в том, что мозг делится 5 долей: лобную, височную, теменную, затылочную и область мозжечка. И каждая из долей отвечает за определенные функции, которые может нарушить опухолевый очаг:
- Лобная – настроение, поведение, решение проблем, память.
- Теменная – языки, сенсорная чувствительность, чтение.
- Височная – память, слух, речь, зрение, эмоции.
- Затылочная – зрение, восприятие цветов.
- Мозжечок – баланс, координация.
А глиома ствола спинного мозга может провоцировать другие симптомы: онемение или слабость рук или ног. Все дело – в повреждении глиомой нервных волокон и пучков, которые перестают проводить импульсы к различным частям тела и от них.
Причины развития глиомы мозга
Основные причины возникновения глиомы головного мозга, следующие:
- Воздействие ионизирующего облучения. Частый рентген, работа на АЭС и длительное нахождение на солнце приводит к ошибкам в клеточном делении, из-за которого возникают опухоли. О влиянии радиации на развитие онкологии рассказали в противораковом обществе России.
- Генетическая предрасположенность. Глиома не передается по наследству, но наличие в семье глиомы или других раковых заболеваний может повысить риск ее возникновения.
- Травмы головы и шейного отдела позвоночника. Из-за любых тканевых повреждений стимулируются процессы деления клеток и шанс появления опухолевых очагов повышается.
- Курение и алкоголь. Дело в том, что в сигаретах, алкоголе и других веществах содержится большое количество канцерогенов – веществ, которые стимулируют онкогенез.
- Возраст. Некоторые виды глиом чаще возникают в определенный период жизни. Например, эпендимомы и пилоцитарные астроцитомы, чаще встречаются у детей и молодых людей.
По статистике Американского общества клинической онкологии пятилетняя выживаемость при глиоме для людей моложе 15 лет составляет около 75%. Для людей в возрасте от 15 до 39 лет 5-летняя выживаемость приближается к 72%. Люди в возрасте 40 лет и старше выживают в течение пяти лет в 21% случаев.
Прогноз выживаемости при глиоме сильно различается и зависит от нескольких факторов: типа, размеров и стадии опухоли.
Диагностика глиомы
Для диагностики врач сначала опрашивает пациента, собирает жалобы и последовательность возникновения симптомов.
Затем больного осматривает невролог. Он ищет нарушения чувствительности, координации, мышечной силы, рефлексов и т. д.
Затем врач проверяет психическое состояние пациента и его сенсорные функции: зрение, слух, осязание, обоняние.
Для помощи пациентам с психоэмоциональными расстройствами в клинике Onco.Rehab работает направление онкопсихологии. Наши психологи помогут улучшить качество жизни, избавиться от страхов и адаптироваться к новому образу жизни. Кроме того, хорошее внутреннее состояние поможет улучшить сон, аппетит и избавиться от депрессивных симптомов.
Здесь более подробно о данном методе лечения.
Саму диагностику проводят с помощью МРТ, ПЭТ, КТ, люмбальной пункции, ангиографии сосудов и миелограммы:
- С помощью МРТ, ПЭТ и КТ получают послойное изображение мозга и ищут на нем наличие очагов.
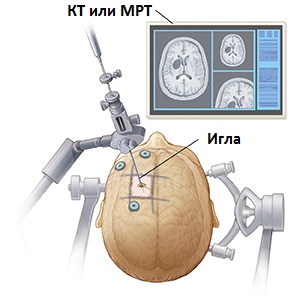
- Для биопсии больному проводят люмбальную пункцию. Люмбальная пункция – самый точный способ выявить болезнь глиому. Тонкой иглой врач берет спинномозговую жидкость из поясничного отдела спинного мозга и проверяет ее на наличие опухолевых форм.
- На ангиографии (проверка сосудов) человеку вводят в кровь специальное контрастное вещество и делают рентген снимок головного мозга. На снимке смотрят на строение артерий и наличие в них патологических изменений.
- В миелограмме пациенту в спинномозговую жидкость вводят краситель, который накапливается в очаге. Затем человеку делают рентгеновский снимок и на нем проверяют, в каком месте сконцентрировался краситель. Этот метод применяют редко, чаще используют обычную люмбальную пункцию.
Перечисленные методы помогают определить только наличие новообразования, но не его форму и стадию. Для этих целей проводят биопсию.
Биопсия – самый надежный метод постановки диагноза. Перед биопсией проводят КТ, чтобы точно определить расположение патологии. Затем в черепе делают небольшое отверстие, вводят в него специальную канюлю и берут небольшую часть мозговой ткани. После этого ткань проверяют под микроскопом на наличие четырех диагностических признаков, о которых мы рассказывали выше.
Кроме диагностики основного заболевания, врачи оценивают состояние различных систем организма.
Например, для оценки нервно-мышечного аппарата проводят электронейромиографию и электромиографию. Для диагностики работы мозговых структур делают эхоэнцефалографию.
Если кроме глиомы возникают нарушения зрения, назначают консультацию офтальмолога, визиометрию, периметрию и офтальмоскопию. А при появлении судорог – электроэнцефалографию (ЭЭГ).
Сам диагноз нужно отличать от внутримозговой гематомы, абсцесса головного мозга, эпилепсии и других опухолей ЦНС: гемангиобластомы, медуллобластомы и др.
Чтобы проверить наличие глиомы, обратитесь в клинику Onco.Rehab. Мы поможем провести качественную диагностику с применением передовых международных методик и инструментов у наших партнеров. Оставьте заявку и мы вам перезвоним.
Лечение глиомы
Выбор метода терапии зависит от степени онкологии, а также от количества и размера очагов, выраженности признаков болезни. Методики терапии на сегодняшний день:
- хирургическая;
- химиотерапия;
- лучевая терапия;
- радиохирургия;
- таргетная терапия.
- АЛФДТ.
Хирургическое лечение
Отличается для глиомы в спинном мозге и головном.
Операция глиомы на спинном мозге выглядит примерно так: хирург делает разрез над тем местом, где расположена патология. После этого он удаляет несколько костей позвоночника → делает второй разрез, чтобы добраться до патологии удалить ее.
Иногда хирурги используют фиксаторы, чтобы после операции удерживать позвонки в нужном положении. В конце операции разрезы зашивают и накладывают сверху повязку.
Операции на головном мозге практически не проводят. А назначают, если глиома находится на ранних стадиях.
Химиотерапия
Человеку назначают лекарственные вещества, которые распространяются по организму, тормозят рост патологии или уничтожают ее.
Иногда химиотерапию глиомы назначают перед удалением очага, чтобы новообразование остановилось в делении и перестало распространяться по организму.
Фотодинамическая терапия (ФДТ)
ФДТ – новый метод лечения онкологических заболеваний, который основан на уничтожении злокачественной опухоли в результате воздействия медицинским лазером.
Перед ФДТ человеку внутривенно вводят специальный фотосенсибилизатор (светочувствительный препарат), который накачивается в опухолевом очаге. Через 2 часа после введения препарата на область патологии действуют специальным лазером, который уничтожает патологические образования, накопившие фотосенсибилизатор.
Подробнее о методе лечения читайте здесь
Таргетная терапия
Лечение медикаментами, которые действуют целенаправленно на очаг и помогают в его удалении. Обычно совмещается с химиотерапией.
Подробнее о методе лечения читайте по ссылке
Лучевая терапия
Ее проводят перед операцией, чтобы уменьшить размеры глиомы перед удалением. Либо после операции, чтобы уничтожить оставшиеся атипичные клеточные структуры.
Иногда облучение используют как самостоятельный метод терапии, если очаг находится в труднодоступном месте или является высоко злокачественным и удалить хирургически его нельзя. В этом случае избавиться от новообразования не получится, но можно затормозить его рост.
Радиохирургия
Радиохирургия – новый метод лучевой терапии. Его суть – облучить глиому высокодозным пучком радиации с разных углов и минимально воздействовать на окружающие ткани.
Во время облучения врач контролирует положение больного и локализацию патологии с помощью КТ или МРТ, чтобы всегда направлять радиационный пучок максимально точно.
Отличие метода от обычной лучевой терапии – в однократном облучении высокой дозой, а не низкодозовым курсом. Кроме того, лучевую терапию можно проводить на обширных очагах, а радиохирургию – на образование размером до 3-3,5 см.